抑郁症:谁偷走了你的快乐?
2014年8月11日下午,美国喜剧大师罗宾•威廉姆斯在家中被发现停止了呼吸,警方认为是自杀。很多人直到听到这个噩耗的时候才发现,这位被美国媒体誉为“为美国带来快乐的第一人”和“触动了人类灵魂的每一个元素”的天才演员,却自述曾和抑郁苦苦搏斗了十几年,还饱受毒品和酗酒困扰。最终他选择自杀,心理问题毫无疑问是一个重要因素——但是,到底是谁偷走了他的快乐?
这是一个奇怪的现象。今天的我们比历史上任何时候都拥有更多的物质财富,更多的政治和经济自由,更多的健康保障,可是焦虑、压力、痛苦和抑郁却前所未有的普遍,甚至直接导致很多人(尤其是年轻人)的自杀 [1]。所以,为什么?我们的快乐究竟到哪里去了?
如果这是一篇心灵鸡汤,就会在这里列出一个能让人点头称是的原因;很遗憾,现实要复杂太多。抑郁症的发生,小到基因分子变化,大到家庭社会环境,都有其影响;就连每位具体抑郁症患者的发病原因和症状发展也各不相同。即便如此,我们依然必须努力去理解抑郁症,因为只有知道了它的机理,才能找到应对方案,才能不让类似这样的悲剧再次发生;而对于你我普通读者而言,了解这些不光是为了自己面临抑郁风险时知道如何寻求医疗援助,也为的是在身边人出现问题时,能够以正确的方式去帮助他们。
什么是抑郁症?抑郁症不是单纯的“心情不好”,它是一种疾病;患病并不是丢人的事情,但是病需要治疗。
很多人常常把抑郁和抑郁症相混淆——这导致当人们想到抑郁症时,脑中浮现的都只是日常生活的难过悲伤情绪,却不理解抑郁症实际上是一种非常严重的精神类综合症,是众多情绪感受失常的并发状态;它包含的不仅仅是绝望沮丧悲伤,还有丧失兴趣、疲倦、焦虑、厌食或暴食、失眠或嗜睡等等因素。
中国精神障碍分类与诊断标准(CCMD-3,2006年)有关抑郁障碍的诊断标准主要有以下9条:(1)兴趣丧失、无愉快感;(2)精力减退或疲乏感;(3)精神运动性迟滞或激越;(4)自我评价过低、自责,或有内疚感;(5)联想困难或自觉思考能力下降;(6)反复出现想死的念头或有自杀、自伤行为;(7)睡眠障碍,如失眠、早醒,或睡眠过多;(8)食欲降低或体重明显减轻;(9)性欲减退。只要同时满足心境低落和以上任意4种症状,并且抑郁症发作持续两周以上,即可能被诊断为抑郁症。
事实上,我们通常所说的“抑郁症”在临床上也并不是指一种单一疾病。日常语境里的抑郁症往往对应的是过去的“心境障碍”,但美国精神疾病诊断与统计手册第五版(DSM-V)已经将其中“双相障碍”和“抑郁障碍”分开,临床上的抑郁症只指后者。(一些证据表明罗宾•威廉姆斯可能是前者。)抑郁症有时还伴随着很多其他类的精神疾病,例如焦虑症(Anxiety)、精神分裂症状(Schizophrenia)、边缘性人格障碍(Borderline Personality Disorder)等;抑郁症轻重各不相同,同一位病人也并不是随时都会抑郁发作,每次发作程度也有不同,这些众多原因导致了抑郁症病人的症状极其复杂多变,具有强烈的个体差异性,为疾病的治疗带来了很大的困难,难以根据经验来做出最佳治疗方案——很可能每个病人都是一个新病例。在这篇文章里为了描述方便,在没有特殊说明的情况下所说的抑郁症都是指重症抑郁症(Major Depression Disorder)。
什么导致了抑郁症?抑郁症往往不是单一因素所致,不要靠想当然自己给自己“诊断”、“对症”下药,请寻求专业的帮助。
医学界关于抑郁症的成因的普遍看法是,“抑郁症有很多可能的起因,包括大脑对于心境的错误调节、基因易损性、生活中的压力事件、药物以及药物滥用问题。通常我们认为是这些因素中的部分或全部共同作用导致了抑郁症。”[4]
首先,抑郁症的发生与遗传有密切的关系。亲属同病率远高于一般人群,并且血缘关系越近发病一致率越高:在抑郁症患者的调查中发现大约有超过40%的患者有遗传倾向,如果一个人的一级亲属(父母、子女以及兄弟姐妹)中有重症抑郁症患者,他会比没有患抑郁症亲属的人群提高1.5-3%的患病率。另外拥有5羟色胺转运体基因,神经生长因子基因等这些与抑郁相关基因突变体的人也更容易患抑郁症。[5]
其次,体内生化系统(例如激素、神经递质等)的不平衡——即生化分子的过量或过少分泌也会引发抑郁症。导致这种不平衡的原因有可能是因为编码这些分子或者分子受体的基因异常引起的,也可能是外界原因(例如药物,极度紊乱的作息,强烈长久的压力反应等)所引发。人体内的化学分子含量变化都有一定的阈值,并且很多相互影响相互制约,构成了一个平衡网络,叫做内稳态(homeostasis)。抑郁症的很多症状更多是因为这种内稳态被破坏所引发,而内稳态一旦被破坏,很难恢复到原来的平衡状态。通过服用抗抑郁药物能够有效的提高或者降低相应化学分子的水平,但若是内稳态无法得到恢复,停药之后会很快陷入混乱状态。内稳态被破坏常常还伴有内分泌系统的失衡。
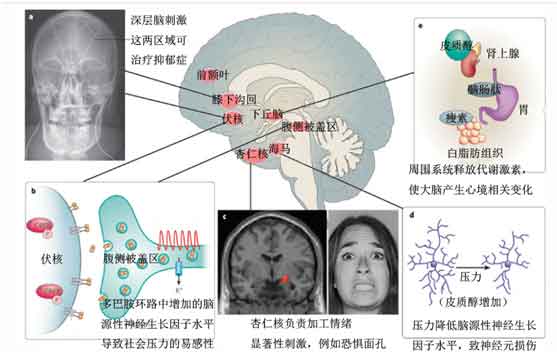
图一,与抑郁症发病相关的脑区。修改自[5]
第三,抑郁症的发生也和大脑的器质性和功能性变化有关。例如和记忆相关的海马体的神经元和胶质细胞减少,负责控制高级认知的前额叶区域神经元体积减小,脑区之间的功能性链接减弱等,都有关联。
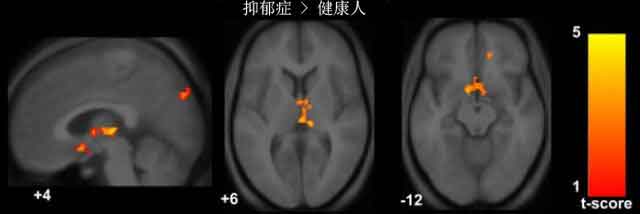
图二,静息态fMRI显示抑郁症病人脑中膝下沟回(左图左),丘脑(左图中)和前叶楔(左图右)的功能性连接显著增加。[7]
第四,抑郁症作为一种精神类疾病,同样和社会环境、人格心理等因素密切相关。重大的生活事件,如亲人死亡或失恋等情况,可以作为导致抑郁障碍的直接因素。人的性格也部分决定了对于压力的不同适应策略——是否有良好的生活习惯,以及对于环境压力的耐受程度等等,因而对体内内分泌平衡和内稳态也有较大的影响。儿童期的不良经历,往往会构成成年期发生抑郁障碍的重要危险因素。成长关键期的经历也对成年后的抑郁障碍或者抑郁症发作有着重要影响。
第五,其他的躯体疾病也有可能导致抑郁症的发生,尤其是慢性中枢神经系统疾病或其他慢性病,例如恶性肿瘤,代谢性疾病和内分泌疾病(例如糖尿病),心血管疾病(例如冠状动脉粥样硬化性心脏病和风湿性心脏病等),神经系统疾病(例如帕金森病、癫痫等)。
第六,精神活性物质的滥用和依赖都可成为抑郁障碍的危险因素,这些物质包括鸦片类物质(海洛因、吗啡)、中枢兴奋剂(咖啡因、可卡因)、致幻剂(仙人掌毒素)、酒精、镇静催眠药物等。尤其是酗酒:调查发现,长期饮酒者有50%或以上的个体有抑郁障碍。罗宾•威廉姆斯的抑郁症很有可能就是因为酗酒和吸毒引起的。
第七,药物也会引发抑郁障碍[3]:某些抗精神病药物(如氯丙嗪)、抗癫痫药物(如丙戊酸钠、苯妥英钠等)、抗结核药物(如异烟肼)、某些降压药(如可乐定、利血平等)、抗帕金森病药物(如左旋多巴)、糖皮质激素(如泼尼松)等。这些药物在使用常规治疗量时就可造成部分患者出现抑郁障碍,或使原有的抑郁加重。”
由此不难看出,抑郁症有着相当多的危险因素,而值得注意的是这些危险因素在许多情况下是共同发挥作用的。尤其是每增加一个危险因素,患病概率就会有显著增高。不过,这些原因并不会直接就变成抑郁症状。抑郁症患者最主要的自我感受是异常的消极想法,而这种状态,是一种“认知偏见”——也是治疗抑郁症最大的难点。
心境低落和认知偏见长期心境低落是大脑功能异常所致。这是一种异常,是可以并且应该去纠正的;低落并非你“应得”的“惩罚”。
大脑的不同区域之间并不是孤立的,虽然它们行使着不同功能,它们之间却由神经元通路彼此相连,构成一个复杂的大脑联系网络。一旦这个网络中的某些节点之间的联系被破坏,大脑的功能就会异常,会产生异常的认知和情绪偏见。在抑郁症患者的大脑中,这种异常就表现在偏向于负性情绪和消极想法的网络活跃,而偏向于快乐情绪和积极想法的网络功能降低。这种大脑功能异常而导致的认知偏见正是抑郁症长期心境低落的主要原因。[9]
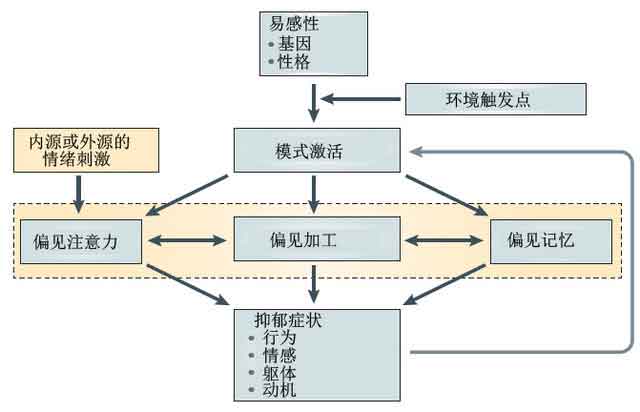
图三,贝克(Beck)的抑郁症认知模型。生物(基因),心理(性格)和环境因素激活了认知偏见加工机制,内源或外源的情绪刺激加重了这种偏见的产生,偏见的情绪、注意力和记忆系统导致了抑郁症状的出现,而这些症状更进一步加剧了这种认知偏见。图改编自[9]。
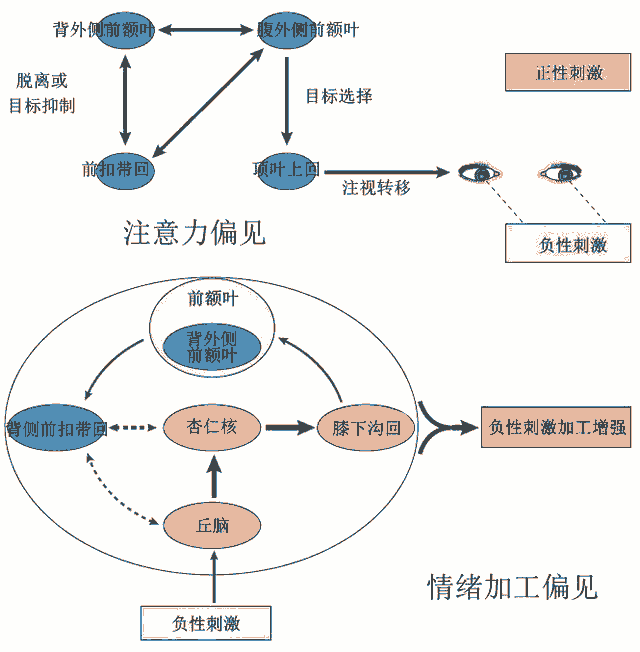
图四,注意力偏见和情绪加工偏见。箭头代表各脑区的功能性连接(以及方向),粗线代表连接增强,虚线代表连接减弱。两种偏见的结果导致抑郁症患者的注意力更偏向负性刺激,而对于负性刺激的注意力增强又导致脑中过度对于负性情绪的加工,降低了高级认知脑区对于负性情绪加工的抑制,导致严重的认知偏见。图改编自[9]。
这种认知偏见同样引起了记忆力偏见,致使只有负性刺激进入记忆系统进行编码和提取,这就是抑郁症患者无法进行积极思考,只能消极面对生活的最根本原因。可以说,正是这种异常的大脑功能和认知模式,夺走了抑郁症患者的快乐。
我算是抑郁症吗?抑郁症的诊断主要依靠量表,但即便是使用自评量表也请尽可能寻求专业人士指导。不要信任来源不明的各种抑郁自测。
现阶段的抑郁症诊断主要还是通过大量的临床量表来完成,通过填写一系列问卷来确定填写者的精神和心境状态,通过量化这些问卷的结果来判断填写者的抑郁症程度,接下来才能进行进一步的咨询和治疗。
精神类疾病和其他疾病最大的不同就在于,目前还没有一个或一些系统的生理指标来达到确诊的目的,虽然抑郁症有神经生物学机制在内,但这些基因或分子变化都只是现象,并不是抑郁症的决定因素,因此目前也只能通过心理学手段来诊断。
有一些抑郁评定量表是可以自己阅读并完成填写的,比如抑郁自评量表(SDS);另一些则需要经过培训的评定者和患者观察交谈过后来填写,比如汉密尔顿抑郁量表(HAMD)。虽然这些量表很容易搜到,不过如上所述,具体的评定请在专业人士指导下完成,以免耽误病情。
抑郁症要怎么治?药物治疗是很有效的方式,不要害怕吃药,疾病不是耻辱,治疗更不是。
治疗抑郁症最方便快速的手段依然是药物治疗。抗抑郁药物的种类很多,大多是针对体内化学系统的。传统的抗抑郁药物基本都是针对大脑内单胺类递质,比如5-羟色胺或者去甲肾上腺素。注意,这些药物都是处方药,请务必严格遵循医嘱、在确诊的前提下服用,不要自己觉得“心情不好”就去吃!
其次,心理治疗也是独立于药物治疗以外或者和药物治疗配合使用的方法,其原理就是直接向患者的认知偏见出击。对于抑郁障碍患者可采用的心理治疗种类较多,常用的主要有:支持性心理治疗、动力学心理治疗、认知治疗、行为治疗、人际心理治疗、婚姻和家庭治疗等。
在临床实践中,虽然并不推荐对大部分病人使用药物和心理治疗联合的方案,但是对有些病人来说联合的手段更有效果。
第三,对于很多严重抑郁症患者,药物无法改善症状,心理治疗也无法消除消极思维,这时就只能采取一种较为激烈但却非常有效果的治疗方法——电痉挛疗法(electric convulsive therapy,ECT)。电痉挛疗法又称电休克治疗,是以一定量的电流通过大脑,引起意识丧失和痉挛发作,从而达到治疗目的的一种方法。大量的临床研究和观察证实电痉挛治疗是一种非常有效的对症治疗方法,它能使病情迅速得到缓解,有效率可高达70%~90%。然而电痉挛疗法的禁忌也比较多,例如不能对老人和小孩使用,患者不能有脑器质性疾病,心血管疾病或呼吸性疾病等,并且伴随有头痛、恶心、呕吐、焦虑、可逆性的记忆减退、全身肌肉酸痛等并发症。自20世纪50年代起,改良电痉挛治疗(modified electric convulsive therapy,MECT)得到了发展并且已广泛应用于临床,这种治疗方式大大降低了患者的肌肉痉挛,因而适用范围更加广泛。[3]
近些年来,随着技术的发展,一类非侵入性治疗仪器已经被证实对于抑郁症症状的缓解有一定疗效,有望在临床上得到大量应用。经颅磁刺激(Transcranial Magnetic Stimulation,简称TMS)就是其中的一种,它通过在头皮部位施加磁脉冲刺激脑部相应功能脑区的神经来治疗抑郁症,对于部分难治性抑郁症患者有不错的疗效。不过目前这种仪器用于抗抑郁疗效仍在研究和反复确认中,尚未正式进入临床治疗使用。
我们应该如何对待抑郁症?电影《守望者》里提到了这样一段故事:
“一个人去看医生。他说他感到很抑郁,说生命太严苛太残酷,说他觉得自己在危机四伏的世界里感觉孤身一人。医生说,‘处方很简单。今天晚上最伟大的小丑帕格里亚齐在城里有演出,去看看吧,应该会让你心情好起来’。这个人突然痛哭失声。他说,‘可是医生……我就是帕格里亚齐。’”
 画家Toby Allen笔下的抑郁症拟人。“抑郁怪兽永无止境地飘来荡去,总是遮住自己的眼睛躲开外部世界,但结果是它会不停地撞在别人身上,每一次都给自己带来更大的痛苦。”
画家Toby Allen笔下的抑郁症拟人。“抑郁怪兽永无止境地飘来荡去,总是遮住自己的眼睛躲开外部世界,但结果是它会不停地撞在别人身上,每一次都给自己带来更大的痛苦。”
抑郁症在旁人看来常常是无法理解的。一个看起来事事遂心生活美满的人,为什么突然就抑郁了?请记住,抑郁是一种病。美国作家伊丽莎白•伍策尔说:“关于抑郁我最需要说清楚的一点就是,它和生活没有半点关系。生活的轨迹上有伤心、痛苦和悲哀,这些总会在适当的时节出现,它们是正常的——不让人愉快,但的确是正常的。然而抑郁却处在完全不同的领域里,它意味着缺失——没有效果,没有感受,没有回应,没有兴趣。”这就是我们将它定为异常、定为疾病的原因。抑郁症并不仅仅是某一天心情不好,不会因为睡了一觉就简简单单地过去。“振作起来就好了”,“事情总会变好的”,或者“夫天降将大任于斯人也,必先苦其心志”?旁人简单的安慰,并不总会成真。
更残酷的是,抑郁症患者并不同于其他病人,得到家人朋友的关怀之后会心存感激之情来回报——被偷走了感受欢乐情绪的能力之后,他们无法感受这种关怀或者表达感激。这种消极的态度对于其他人来说是非常难以接受的,也很容易打击他们的积极性。有的时候,单纯只有理解是不够的,更需要无私的奉献和包容心。
也许今天抑郁症的广泛流传,的确是社会出了什么问题。然而抑郁症归根结底是一种个人化的疾病,患者最需要的是针对他自己的专业治疗,这一点上任何文章和书籍、任何自测和自疗都不能代替。这篇文章更大的意义,可能是给健康的人们:如果我们发现自己出现了早期的苗头,知道如何寻求帮助;如果我们身边的人出现了抑郁症状,知道如何帮助他们。困难的路本不该独自前行,抑郁,尤其如此。(编辑:Ent)
参考资料The New Psychology of Depression, Oxford University, Department of Experimental Psychology, 部分听译:http://www.guokr.com/blog/442070/http://www.guokr.com/post/122013/抑郁障碍防治指南(2007),中华医学会http://www.guokr.com/blog/442802/Vaishnav Krishnan & Eric J. Nestler. The molecular neurobiology of depression. Nature. 2008. Vol 455: 894-902Carmine M. Pariante, Stafford L. Lightman. The HPA axis in major depression: classical theories and new developments. Trends Neurosci. 2008. Vol 31(9):464-8Michael D. Greicius, MPH, Benjamin H. Flores, Vinod Menon, Gary H. Glover, Hugh B. Solvason, Heather Kenna, Allan L. Reiss and Alan F. Schatzberg. Resting-State Functional Connectivity in Major Depression: Abnormally Increased Contributions from Subgenual Cingulate Cortex and Thalamus. Biol Psychiatry. 2007.Dorothea I. Horn, Chunshui Yu, Johann Steiner, Julia Buchmann, Joern Kaufmann, Annemarie Osoba, Ulf Eckert, Kathrin C. Zierhut, Kolja Schiltz, Huiguang He, Bharat Biswal, Bernhard Bogerts and Martin Walter. Glutamatergic and Resting-State Functional Connectivity Correlates of Severity in Major Depression - the Role of Pregenual Anterior Cingulate Cortex and Anterior Insula. Frontiers in System Neuroscience. 2010.Seth G. Disner, Christopher G. Beevers, Emily A. P. Haigh and Aaron T. Beck. Neural mechanisms of the cognitive model of depression. Nature Reviews Neuroscience. 2011.http://www.hcp.med.harvard.edu/wmhcidi/about.phphttp://www.scid4.org/环球科学:寻找抑郁症的终结者。http://neuro.dxy.cn/article/21792?keywords=%20%E6%8A%91%E9%83%81%E7%97%87http://www.cbtchina.com.cn/声明:部分文章和图片来源于网络,版权归原作者所有,如有侵权,请联系删除:wzwt58@qq.com 。本站发布此信息目的在于传播更多信息,与本网站立场无关,不保证该信息(包括但不限于文字、数据及图表)准确性、真实性、完整性等。本文地址:https://www.zilezai.com/xlzs/9452.html

